Khi cơ thể bị nhiễm trùng hoặc viêm cấp (như sốt, viêm đường hô hấp), nhiều người có thể trải qua tình trạng tăng đường huyết tạm thời, dù trước đó họ không mắc bệnh tiểu đường. Hiện tượng này là hệ quả của một loạt cơ chế sinh học phức tạp: hàm lượng cytokine tăng cao, hormon stress (như cortisol, catecholamine) được giải phóng, và đề kháng insulin tạm thời. Việc hiểu rõ cơ chế này giúp chúng ta đánh giá đúng mức độ nguy hiểm, xử lý kịp thời, và điều chỉnh khi kiểm soát chỉ số đường huyết.
1. Tại Sao Khi Ốm, Đường Huyết Tăng?
Để nắm bắt cơ chế, trước hết cần hiểu các yếu tố chính dẫn tới tăng glucose máu trong bối cảnh nhiễm trùng hoặc viêm.
1.1 Phản ứng stress nội tiết – Hormone “counter-regulatory”
- Khi bị nhiễm trùng mạnh hoặc viêm nặng (ví dụ nhiễm khuẩn, sốc nhiễm trùng), hệ thần kinh – nội tiết kích hoạt phản ứng stress: tuyến thượng thận tiết ra cortisol, đồng thời có tăng adrenalin (catecholamine) và glucagon. Những hormone này được gọi là hormone “counter-regulatory” vì chúng làm tăng glucose trong máu, ngược chiều với insulin.
- Cortisol kích thích quá trình tân tạo glucose (gluconeogenesis) trong gan, đồng thời giảm đáp ứng insulin ở các mô ngoại vi.
- Catecholamine (adrenalin, noradrenalin) cũng thúc đẩy phân giải glycogen (glycogenolysis) và giải phóng glucose từ gan, đồng thời làm gia tăng lipolysis (phân giải mỡ), dẫn đến các acid béo tự do (FFA) tăng – những FFA này cũng góp phần gây đề kháng insulin.
1.2 Vai trò của cytokine viêm
- Trong viêm cấp, tế bào miễn dịch (bạch cầu, đại thực bào, tế bào khác) tiết ra các cytokine pro‑viêm như IL‑1β, IL-6, TNF‑α. Những cytokine này can thiệp vào đường truyền tín hiệu của insulin, gây đề kháng insulin tạm thời.
- Cơ chế phân tử: IL‑1β có thể làm giảm biểu hiện IRS‑1 (Insulin Receptor Substrate-1), một trung gian quan trọng trong tín hiệu insulin, dẫn đến giảm đáp ứng insulin.
- IL‑6, một cytokine chủ chốt trong viêm, được tiết ra rất nhiều trong phản ứng viêm cấp và có liên quan đến đề kháng insulin; mô mỡ nội tạng cũng là nguồn lớn IL-6.
- Quá trình viêm này là một phần của cơ chế điều chỉnh chuyển hóa khi nhiễm trùng: hệ miễn dịch “ưu tiên” sử dụng năng lượng (glucose) để đáp ứng miễn dịch, vì vậy insulin bị kìm hãm để giữ glucose trong máu phục vụ tế bào miễn dịch.
1.3 “Stress hyperglycemia” (Tăng đường huyết do stress)
- Khi nhiễm trùng nặng như sepsis, cơ thể có thể trải qua “stress hyperglycemia”: tăng glucose rất cao do cả stress nội tiết và viêm phối hợp.
- Nghiên cứu lâm sàng trên bệnh nhân sepsis cho thấy nồng độ IL-6, TNF-α trong máu tăng lên rõ rệt khi đường huyết tăng do stress.
- Phản ứng stress này thường là tạm thời nhưng nếu kéo dài hoặc không được kiểm soát (như trong ICU), có thể góp phần vào tổn thương mô, rối loạn chức năng đa cơ quan.
2. Tác Động Của Tăng Đường Huyết Trong Khi Ốm Lên Hệ Miễn Dịch và Chuyển Hóa
Hiểu cơ chế tăng glucose khi ốm là một chuyện, nhưng điều gì xảy ra tiếp theo trong cơ thể khi đường huyết cao trong bối cảnh viêm?
2.1 Ảnh hưởng lên tế bào miễn dịch
- Tăng đường huyết cấp có thể làm thay đổi hoạt động của bạch cầu, đại thực bào, và các thành phần hệ miễn dịch bẩm sinh. Một nghiên cứu chỉ ra rằng khi glucose cao, chức năng của neutrophil bị ảnh hưởng: giảm di chuyển (migration), giảm khả năng bắt vi khuẩn (phagocytosis), giảm sản xuất superoxide – tất cả đều làm giảm khả năng diệt tác nhân gây bệnh.
- Glucose cao cũng có thể kích hoạt con đường PKC (protein kinase C), dẫn tới những thay đổi trong thụ thể và phân tử tín hiệu miễn dịch, ảnh hưởng chức năng tế bào miễn dịch.
- Ngoài ra, tăng đường huyết có thể kích thích biểu hiện toll-like receptor (TLR) trên một số tế bào miễn dịch, làm tăng phản ứng viêm.
- Mặt khác, glucose cao cũng thúc đẩy sản xuất cytokine viêm, làm tăng mức IL-6, TNF-α trong máu, góp phần vào vòng luẩn quẩn viêm – rối loạn chuyển hóa.
2.2 Tổn thương chuyển hóa lâu dài nếu tăng đường huyết lặp lại
- Tình trạng tăng đường huyết tái diễn khi ốm, nếu không được kiểm soát, có thể làm gia tăng stress oxy hóa và tổn thương tế bào do glycation (sinh sản các sản phẩm AGE – Advanced Glycation End Products). Các AGE này liên kết với thụ thể RAGE, kích hoạt các con đường viêm mãn tính, làm xấu đi tình trạng kháng insulin.
- Ngoài ra, quá trình viêm kéo dài liên quan cytokine có thể dẫn đến tổn thương đường truyền insulin lâu dài (ví dụ giảm IRS‑1), gây insulin resistance kéo dài ngay cả sau khi nhiễm trùng được kiểm soát.
- Khi insulin không hoạt động hiệu quả, gan có thể tiếp tục sản xuất glucose (gluconeogenesis) mặc dù cơ thể không cần nhiều năng lượng – đây là cơ chế nào làm gia tăng đường huyết mãn, có thể dẫn tới chẩn đoán bệnh tiểu đường sau này nếu tái đi tái lại.
3. Tương Quan Lâm Sàng: Khi Nhiễm Trùng Gặp Người Có Tiền Tiểu Đường hoặc Đái Tháo Đường
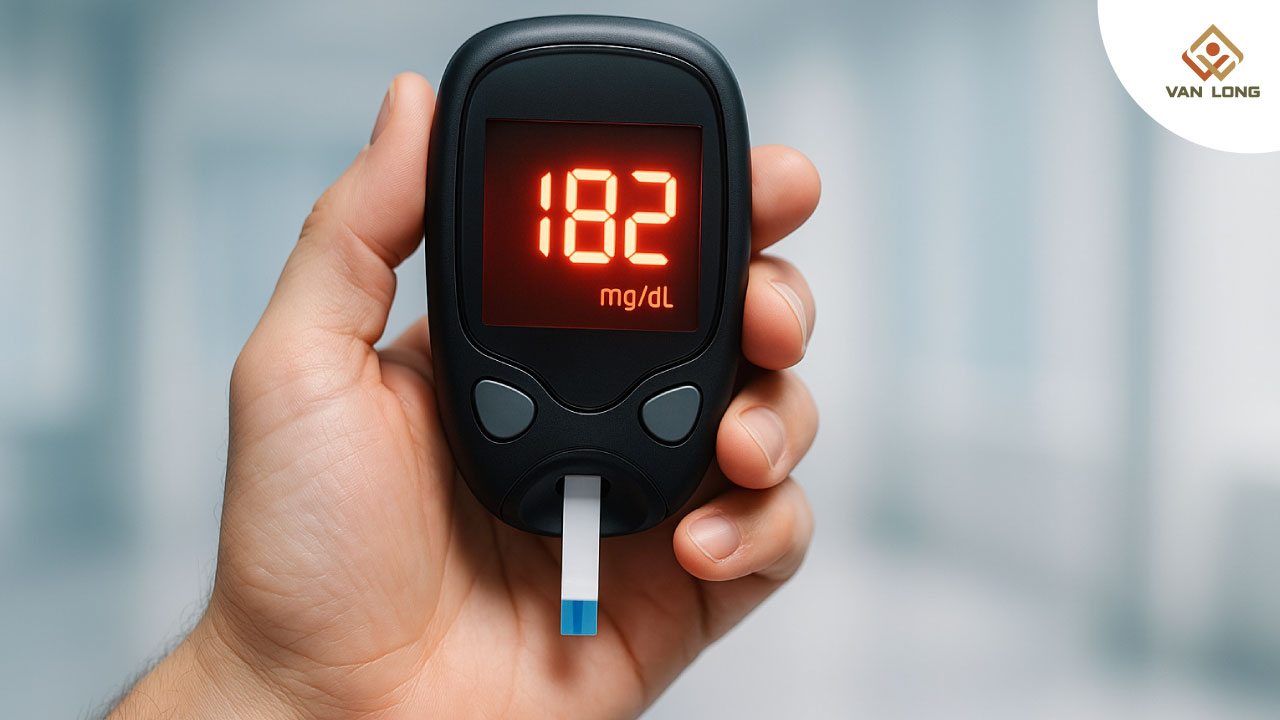
Không phải ai cũng khỏe mạnh dễ dàng trải qua tăng đường huyết khi ốm – tác động lâm sàng sẽ khác biệt tùy theo tình trạng chuyển hóa nền tảng của người bệnh.
3.1 Bệnh nhân có tiểu đường (T2DM) hoặc rối loạn đường huyết trước đó
- Ở những người tiểu đường type 2 hoặc có đề kháng insulin, phản ứng viêm do nhiễm trùng thường mạnh hơn hoặc khó kiểm soát hơn, dẫn đến cơn tăng đường huyết nghiêm trọng hơn khi ốm.
- Ví dụ, trong đại dịch COVID‑19, nhiều bệnh nhân mắc SARS-CoV-2 gặp tăng đề kháng insulin cực cao do cytokine, kết hợp với nhu cầu insulin tăng rất lớn; một báo cáo đã ghi nhận hai ca “bệnh nhân COVID-19 nặng” cần liều insulin cao vì kháng insulin do viêm.
- Ngoài ra, trong bối cảnh viêm nặng, nếu kiểm soát đường huyết quá chặt (ví dụ với insulin), có thể có nguy cơ hạ đường huyết hoặc dao động lớn, vì hormone counter-regulatory và cytokine tương tác phức tạp.
3.2 Bệnh nhân không tiểu đường nhưng gặp viêm nặng hoặc sepsis
- Nghiên cứu trên bệnh nhân sepsis cho thấy ngay cả người không có rối loạn glucose nền cũng có thể trải qua stress hyperglycemia do viêm và hormone phản ứng.
- Trong một thử nghiệm, khi glucose được truyền, các bệnh nhân sepsis có tăng mạnh IL‑6 và TNF-α, cho thấy đường huyết cao có thể khuếch đại phản ứng viêm.
- Mặc dù stress hyperglycemia đôi khi có vai trò “phòng thủ” (cung cấp năng lượng cho tế bào miễn dịch, bảo vệ các cơ quan quan trọng), nhưng nếu kéo dài, nó có thể gây tổn thương tế bào, rối loạn huyết động, và tăng nguy cơ tử vong.
4. Vai Trò của Máy Đo Đường Huyết và Máy Thử Đường Khi Ốm
Trong bối cảnh ốm – đặc biệt là nhiễm trùng hoặc viêm nặng – giám sát đường huyết đóng vai trò rất quan trọng.
4.1 Tầm quan trọng của đo đường huyết khi ốm
- Khi ốm, đường huyết có thể dao động rất lớn do stress nội tiết và viêm; do đó, việc theo dõi thường xuyên giúp phát hiện tăng đường huyết sớm và điều chỉnh kịp thời.
- Việc sử dụng máy đo đường huyết (glucometer) tại nhà hoặc trong môi trường chăm sóc y tế giúp bệnh nhân và bác sĩ theo dõi mức glucose theo từng thời điểm: trước ăn, sau ăn, lúc cảm (sốt), khi tiêm thuốc (nếu có) …
- Máy thử đường (như que thử hoặc các thiết bị point-of-care) trong bệnh viện hoặc phòng khám cũng hữu ích để đo chỉ số đường huyết nhanh ở bệnh nhân ốm – đặc biệt trong bối cảnh nặng, ICU hoặc khi có nhiều biến động nội tiết.
4.2 Lợi ích khi giám sát đường huyết trong viêm/nhiễm trùng
- Phát hiện stress hyperglycemia: Khi đường huyết tăng cao hơn bình thường mà không nằm trong tình trạng tiểu đường đã biết, đo glucose cho phép nhận biết stress metabolism và điều chỉnh điều trị (ví dụ insulin tạm thời, nếu cần).
- Hỗ trợ điều chỉnh liệu pháp: Với dữ liệu đường huyết thường xuyên, bác sĩ có thể cân nhắc liều insulin, điều chỉnh dịch truyền, cân nhắc dùng các biện pháp kiểm soát viêm – chuyển hóa nhằm giảm độc hại của tăng đường huyết kéo dài.
- Giảm biến chứng: Theo dõi tốt đường huyết giúp hạn chế tổn thương do glycation, stress oxy hóa, làm giảm rủi ro tổn thương mô, viêm lan rộng, và hậu quả lâu dài như tổn thương mạch.
4.3 Thách thức trong giám sát đường huyết khi ốm
- Bệnh nhân nặng, đặc biệt ở ICU, có thể khó tự đo được bằng máy đo đường huyết cá nhân, cần hỗ trợ y tế.
- Kết quả đo có thể bị ảnh hưởng bởi các yếu tố như sử dụng catecholamine, truyền dịch, thuốc làm thay đổi chuyển hóa glucose – do đó cần đánh giá cẩn thận và phối hợp với bác sĩ.
- Việc đo quá thường nếu không kiểm soát tốt có thể gây tăng lo âu cho người bệnh hoặc nhân viên y tế – cần cân đối giữa lợi ích và gánh nặng.
5. Cơ Chế Cụ Thể: Cytokine, Insulin Resistance, Tái Tạo Glucose

Để hiểu sâu hơn, phần này đi vào chi tiết phân tử, mô tả cách cytokine và stress nội tiết dẫn đến tăng glucose.
5.1 Cytokine gây đề kháng insulin
- IL‑1β: Là một trong những cytokine pro‑viêm mạnh, IL‑1β có khả năng giảm biểu hiện IRS-1 ở tế bào, khiến tín hiệu insulin suy giảm.
- IL‑6: Tín hiệu qua gp130 receptor (receptor chung) làm gia tăng phosphoryl hóa serine của IRS protein, làm giảm khả năng truyền tín hiệu insulin. Ngoài ra, mô mỡ nội tạng (visceral fat) tiết IL‑6 cao hơn nhiều so với mỡ dưới da, điều này đặc biệt quan trọng trong bối cảnh đề kháng insulin.
- TNF-α: Là cytokine rất nổi tiếng trong rối loạn chuyển hóa, có thể kích hoạt con đường phosphoryl hóa serine của IRS‑1, ức chế tín hiệu insulin.
- Những cytokine này không chỉ gây đề kháng insulin ở cơ và mô mỡ, mà còn có thể ảnh hưởng đến gan, làm giảm khả năng insulin ức chế sản xuất glucose ở gan (gluconeogenesis).
5.2 Stress nội tiết và tương tác với cytokine
- Hormone phản ứng stress như cortisol, glucagon, catecholamine làm tăng sản xuất glucose (từ gan) trong khi cytokin viêm khiến mô kém phản ứng với insulin → kết hợp này làm glucose máu tăng mạnh.
- Ngoài ra, cortisol và glucagon có thể làm tăng biểu hiện glucose‑6‑phosphatase và các enzyme gluconeogenesis khác, giúp gan nâng cao khả năng sản xuất glucose ngay cả khi insulin có mặt.
- Trong phẫu thuật hoặc chấn thương nặng, nghiên cứu ở bệnh nhân sau mổ cho thấy tăng glucose huyết thường đi kèm với viêm hệ thống, rối loạn chuyển hóa mỡ (acid béo tự do cao) – tất cả đều góp phần đề kháng insulin.
5.3 Điều chỉnh miễn dịch – chuyển hóa
- Mục đích sinh lý của đề kháng insulin tạm thời trong nhiễm trùng có thể là: ưu tiên năng lượng cho tế bào miễn dịch. Khi mô bị viêm, cơ thể “giành” glucose cho hệ miễn dịch, hạn chế sử dụng cho cơ hoặc mô dự trữ, nhờ đó tế bào miễn dịch có đủ nhiên liệu hoạt động.
- Đồng thời, insulin tăng (hyperinsulinemia) trong bối cảnh đề kháng insulin có thể hoạt động như một tín hiệu dinh dưỡng: tuyến tụy sản xuất nhiều insulin để bù, nhưng do mô kháng insulin, insulin cao không thể đưa hết glucose vào tế bào, khiến glucose trong máu cao hơn.
- Khi quá trình ốm kết thúc, cytokine giảm, hormone stress giảm, cơ thể có thể phục hồi dần nhạy insulin nếu không có tổn thương lâu dài – nhưng nếu tăng đường huyết lặp lại nhiều lần hoặc viêm kéo dài, có nguy cơ rối loạn chuyển hóa mạn như tiền tiểu đường hoặc tiểu đường.
6. Hậu Quả Lâm Sàng và Chiến Lược Quản Lý Khi Tăng Đường Huyết Do Ốm
Tăng đường huyết khi ốm không chỉ là hiện tượng tạm thời, nếu không xử lý đúng có thể gây ảnh hưởng nghiêm trọng.
6.1 Hậu quả tiềm tàng
- Tổn thương cơ quan: Glucose cao kéo dài có thể gây stress oxy hóa, glycation – làm tổn thương tế bào, mạch máu, mô nội tạng.
- Tăng nguy cơ biến chứng nhiễm trùng: Khi immune response bị rối loạn do glucose cao, khả năng kiểm soát nhiễm trùng có thể giảm, nguy cơ lan rộng cao hơn.
- Khó kiểm soát chuyển hóa sau ốm: Nếu đề kháng insulin hoặc tổn thương tín hiệu insulin tồn tại sau quá trình viêm, người bệnh có thể tiến triển đến rối loạn chuyển hóa (ví dụ tăng đường huyết mãn), dẫn đến bệnh tiểu đường hoặc tiền tiểu đường.
- Tỷ lệ tử vong cao hơn trong bệnh nặng: Một số nghiên cứu ICU cho thấy stress hyperglycemia liên quan đến tiên lượng kém nếu không kiểm soát tốt.
6.2 Chiến lược quản lý đường huyết khi ốm
- Theo dõi thường xuyên
- Sử dụng máy đo đường huyết nếu có thể, đặc biệt khi bệnh nhân có tiểu đường hoặc tiền tiểu đường.
- Trong bệnh viện hoặc phòng khám, sử dụng máy thử đường hoặc các thiết bị point-of-care để đo nhanh và theo dõi dao động glucose.
- Tư vấn y tế
- Thông báo cho bác sĩ nếu đường huyết thường xuyên tăng cao khi ốm để cân nhắc điều chỉnh insulin hoặc thuốc chống tiểu đường tạm thời.
- Xem xét sử dụng insulin ngắn hạn nếu cần, đặc biệt ở bệnh nhân nặng, theo hướng dẫn y tế.
- Kiểm soát viêm và stress
- Điều trị nguyên nhân nhiễm trùng, sử dụng kháng sinh, kháng viêm khi thích hợp (theo chỉ dẫn bác sĩ).
- Hỗ trợ giảm stress nội tiết (nếu được) bằng chăm sóc y tế toàn diện, theo dõi hormone nếu cần.
- Hồi phục chuyển hóa sau ốm
- Khi bệnh nhân phục hồi, cần đánh giá lại tình trạng đề kháng insulin (ví dụ bằng xét nghiệm HOMA-IR, HbA1c).
- Khuyến khích lối sống lành mạnh: dinh dưỡng hợp lý, vận động nhẹ sau khi khỏi ốm để phục hồi độ nhạy insulin.
7. Những Chú Ý Khi Sử Dụng Máy Đo Đường Huyết và Máy Thử Đường Trong Bối Cảnh Ốm

- Khi ốm, việc kiểm tra chỉ số đường huyết thường xuyên là quan trọng, nhưng cần phối hợp với y tế để quyết định tần suất: quá thường đo có thể tạo áp lực, nhưng quá ít thì có thể bỏ sót tăng đường huyết nguy hiểm.
- Khi sử dụng máy đo đường huyết cá nhân, bệnh nhân hoặc người chăm sóc cần lưu lại nhật ký đường huyết (ghi lại các kết quả đo, thời điểm đo, các triệu chứng ốm, lượng thức ăn, thuốc) để bác sĩ có cơ sở điều chỉnh.
- Kết quả đo đường huyết phải được đọc trong bối cảnh lâm sàng: bác sĩ cần cân nhắc các yếu tố như thuốc dùng (cortisol, catecholamine), truyền dịch, tình trạng viêm khi đánh giá và quyết định điều trị.
- Sau khi khỏi ốm, bệnh nhân nên được đánh giá lại đường huyết nền (ví dụ HbA1c) để xem liệu tăng đường huyết trong lúc ốm có dẫn tới rối loạn đường huyết mạn hay không.
8. Tương Lai và Hướng Nghiên Cứu
- Biomarker viêm – chuyển hóa: Cần nghiên cứu sâu hơn các dấu ấn sinh học (cytokine, các phân tử tín hiệu) để dự đoán nguy cơ tăng đường huyết do stress viêm và xác định ai dễ bị insulin resistance nặng khi ốm.
- Công nghệ giám sát glucose liên tục: Sử dụng cảm biến đường huyết liên tục (CGM) có thể rất giá trị trong bệnh nhân ốm nặng, để theo dõi dao động đường huyết real-time và đưa ra điều chỉnh kịp thời.
- Liệu pháp điều trị đích: Nghiên cứu thuốc hoặc chiến lược điều trị nhắm vào cytokine (như IL‑6, TNF-α) để giảm đề kháng insulin trong viêm cấp mà không làm suy giảm miễn dịch.
- Chính sách chăm sóc sức khỏe: Hướng dẫn lâm sàng rõ ràng hơn về quản lý đường huyết trong bệnh nhân ốm – cả ở cộng đồng (ốm nhẹ) và bệnh viện (nặng), để cân bằng lợi ích giám sát và điều trị đường huyết với nguy cơ hạ glucose hoặc biến chứng.
9. FAQ (Câu Hỏi Thường Gặp)

Q: Tại sao tôi thấy đường huyết cao khi bị cảm hoặc sốt, dù trước đó bình thường?
A: Khi bị nhiễm trùng hoặc viêm, cơ thể tiết ra nhiều cytokine (IL‑6, TNF‑α, IL-1β) và hormone stress (cortisol, adrenalin), gây đề kháng insulin tạm thời và kích hoạt sản xuất glucose từ gan, dẫn đến tăng đường huyết.
Q: Việc tăng đường huyết khi ốm có nguy hiểm không nếu chỉ tạm thời?
A: Có thể vừa có lợi vừa có hại. Trong ngắn hạn, nó giúp cung cấp năng lượng cho hệ miễn dịch. Nhưng nếu đường huyết tăng quá cao hoặc kéo dài, có thể gây tổn thương tế bào, stress oxy hóa, glycation, và nếu lặp lại nhiều lần, có thể thúc đẩy rối loạn chuyển hóa mạn.
Q: Tôi nên làm gì để kiểm soát đường huyết khi ốm?
A: Nếu bạn có máy đo đường huyết, nên đo thường xuyên và ghi lại kết quả. Thông báo cho bác sĩ nếu đường huyết tăng nhiều để bác sĩ cân nhắc điều chỉnh insulin hoặc quản lý y tế. Chăm sóc viêm (theo chỉ định) cũng rất quan trọng.
Q: Liệu sau khi khỏi ốm, đường huyết có trở lại bình thường?
A: Nhiều trường hợp đường huyết sẽ trở lại bình thường khi viêm giảm, hormone stress ổn định. Nhưng nếu có tăng đường huyết lặp lại nhiều lần hoặc đề kháng insulin lâu dài, cần đánh giá lại bằng xét nghiệm như HbA1c để xem có tiến triển sang rối loạn đường huyết mạn hay không.
Q: Máy thử đường (point-of-care) và máy đo đường huyết có ích hơn khi ốm không?
A: Đúng – máy thử đường tại bệnh viện/phòng khám giúp đo nhanh và theo dõi biến động đường huyết trong giai đoạn ốm nặng. Trong khi máy đo đường huyết cá nhân (tại nhà) giúp người bệnh hoặc người chăm sóc giám sát thường xuyên hơn nếu được phép và an toàn. Cả hai đều hỗ trợ quản lý hiệu quả trong bối cảnh stress chuyển hóa.
Tăng đường huyết khi ốm (nhiễm trùng, viêm cấp) là hiện tượng phổ biến và có cơ chế phức hợp: gồm hormone stress (cortisol, catecholamine, glucagon), cytokine viêm (IL‑1β, IL-6, TNF-α) gây đề kháng insulin, cùng tác động lên gan để gia tăng sản xuất glucose. Phản ứng này có thể mang tính thích nghi (cung cấp năng lượng cho hệ miễn dịch), nhưng nếu không kiểm soát tốt, có thể dẫn tới hậu quả chuyển hóa xấu, tổn thương tế bào, hoặc tiến triển sang rối loạn đường huyết mạn như bệnh tiểu đường.
Việc theo dõi đường huyết bằng máy đo đường huyết và máy thử đường trong bối cảnh ốm là rất quan trọng để nhận diện và quản lý tăng glucose kịp thời. Chiến lược quản lý nên bao gồm giám sát thường xuyên, điều chỉnh y tế khi cần, và hồi phục chuyển hóa sau khi khỏi bệnh. Nghiên cứu trong tương lai cần tập trung vào mô hình biomarker viêm-chuyển hóa, công nghệ giám sát liên tục, và liệu pháp điều trị đích để giảm thiểu tác động tiêu cực của tăng đường huyết do stress.
——————————
CÔNG TY TNHH PHÁT TRIỂN THƯƠNG MẠI DỊCH VỤ VÂN LONG
YOUR NEEDS - OUR BUSINESS
-
Hotline: (028) 3526 2468 / 098.484.0440
-
Email: cskh@vl-groups.com
-
Website: www.vl-groups.com
-
Địa chỉ:
- Văn phòng HCM: Tòa nhà Fosco, D35 + D36 - 40 Bà Huyện Thanh Quan, P.Xuân Hòa, TP. HCM
- Trung tâm bảo hành: 373/14 Nguyễn Kiệm, P.Đức Nhuận, TP.HCM
- Văn phòng Hà Nội: Khu VP Hồng Hà, 38.3/1 Ngõ 109 Trường Chinh, P.Phương Liệt, Q.Thanh Xuân, Hà Nội
- Kho Tổng: 938 Quốc Lộ 1A, P.Linh Xuân, TP.HCM
🌼 Shopee: https://shopee.vn/vanlonggroups
🌼 Tiktok: https://www.tiktok.com/@thietbichamsocsuckhoe
🌼 Tiki: https://tiki.vn/cua-hang/cham-soc-suc-khoe-van-long
🌼 Lazada: https://www.lazada.vn/shop/van-long-our-needs-your-business




